
Aquí va...



El Dr. Román escribe lo siguiente en un artículo del último número de la Revista Médica de Chile:
"De todas las [consecuencias] analizadas, hay una que nos parece preocupante y es el aumento significativo del número de médicos promovidos por las universidades privadas, que podría determinar una cantidad exagerada de estos profesionales en 2 a 5 años más. Si el número de todos los egresados de las escuelas nacionales se estima entre 700 y 1.290 en los próximos 5 años, se puede llegar a producir un exceso de médicos y la amenaza de cesantía médica8,10,12."
Como escritor, creo que no me he separado jamás de mi conciencia de ciudadano. Considero que donde va uno, debe ir otro. No recuerdo haber escrito una sola palabra que estuviera en contradicción con las convicciones políticas que defiendo, pero eso no significa que haya puesto alguna vez la literatura al servicio directo de la ideología que es la mía. Por supuesto, eso sí, al escribir procuro, en cada palabra, expresar la totalidad del hombre que soy.
Repito: no separo la condición de escritor de la de ciudadano, aunque no confundo la condición de escritor con la de militante político. Es cierto que la gente me conoce más como escritor, pero también están quienes, con independencia de la mayor o menor relevancia que reconozcan en las obras que escribo, piensen que lo que digo como ciudadano común les interesa y les importa. Aunque sea el escritor, y solo él, quien lleva sobre los hombros la responsabilidad de ser esa voz.
El escritor, si es persona de su tiempo, si no se quedó anclado en el pasado, tiene que conocer los problemas de tiempo en que le tocó vivir. ¿Y qué problemas son los de hoy? Que no estamos construyendo un mundo aceptable, bien por el contrario, vivemos en un mundo que va de mal en peor y que humanamente no sirve. Atención, por favor: que no se confunda lo que reclamo con ningún tipo de expresión moralizante, con una literatura que dice a la gente de qué manera debe comportarse. Hablo de otra cosa, de la necesidad de contenidos éticos, sin ningún trazo de demagogia. Y, condición fundamental, que no se aparte nunca de la exigencia de un punto de vista crítico.


Los sistemas complejos están constituidos de múltiples partes, las cuales interactúan entre sí y con el entorno por una multiplicidad de canales (holismo), algunas de ellas tienden a autoorganizarse en forma espontánea (emergencia), y de manera dificílmente predecible (no linealidad).Ahora vamos a utilizar este nuevo paradigma para descubrir la importancia de las redes sociales y sus interacciones.
 2000
2000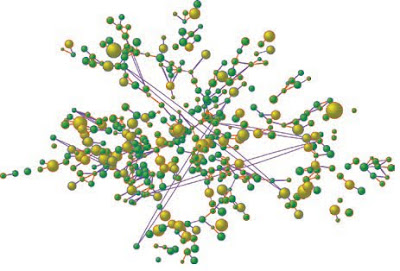 En estas imágenes se puede observar la progresión de la obesidad en el tiempo. Las esferas amarillas representan las personas obesas y las esferas verdes las personas no obesas, cada individuo se une a otro a través de sus vínculos (amistad, relaciones amorosas, paternofiliales, etc). A medida que va pasando el tiempo se comienza a observar un aumento generalizado de la obesidad, siendo ésta mayor en la periferia. De la misma manera es posible observar la conformación de verdaderos "racimos" de personas obesas. Para mayor claridad ver el siguiente video.
En estas imágenes se puede observar la progresión de la obesidad en el tiempo. Las esferas amarillas representan las personas obesas y las esferas verdes las personas no obesas, cada individuo se une a otro a través de sus vínculos (amistad, relaciones amorosas, paternofiliales, etc). A medida que va pasando el tiempo se comienza a observar un aumento generalizado de la obesidad, siendo ésta mayor en la periferia. De la misma manera es posible observar la conformación de verdaderos "racimos" de personas obesas. Para mayor claridad ver el siguiente video. También descubrieron que la distancia geográfica influye en el "contagio" de la felicidad, probablemente esto deriva de que mientras más cerca de nuestros vínculos estamos, más interacciones con ellos tenemos. Otro hallazgo muy significativo fue que la propagación de la infelicidad es mucho menor, de hecho tener un amigo infeliz no siempre va a influir en nuestro estado de felicidad.
También descubrieron que la distancia geográfica influye en el "contagio" de la felicidad, probablemente esto deriva de que mientras más cerca de nuestros vínculos estamos, más interacciones con ellos tenemos. Otro hallazgo muy significativo fue que la propagación de la infelicidad es mucho menor, de hecho tener un amigo infeliz no siempre va a influir en nuestro estado de felicidad. Las esferas azules representan las personas que se sienten infelices, las de color amarillo quienes están felices y las de color verde aquellas que están en un estado intermedio. En la imagen se pueden observar que se conforman núcleos de personas felices e infelices, concentrándose estas últimas en la periferia.
Las esferas azules representan las personas que se sienten infelices, las de color amarillo quienes están felices y las de color verde aquellas que están en un estado intermedio. En la imagen se pueden observar que se conforman núcleos de personas felices e infelices, concentrándose estas últimas en la periferia.El Dr. Fernández llega todos los días a su Centro de Salud Familiar a las 08:00 hrs AM y comienza a atender morbilidad. El primer paciente que llega es el Sr. Ramírez (diabético compensado, 68 años) junto a su señora, ambos son ancianos y no cuentan con buen apoyo social. El doctor se sorprende de esta visita, ya que hace dos días, durante el control de crónicos, los había citado para seis meses más. Comienza a entrevistarlos y ellos refieren sentirse inseguros respecto a la evolución de la enfermedad, el doctor explora la pauta de alimentación y el uso de insulina, pero todo anda bien. Acá el problema es de autoconfianza, un asunto difícil de solucionar en 10 minutos.
El segundo paciente es una policonsultante conocida por todos los profesionales del consultorio debido a sus múltiples quejas de dolor (¿fibromialgia?). Por más terapias analgésicas que le den nunca es suficiente para ella. Durante la consulta el doctor sólo la escucha y de a poco se va disipando su angustia flotante. Si bien se va más tranquila, todos sabemos que va a volver.
Así se le va la mañana al doctor acompañado de niños resfriados, alcohólicos que vienen a hacer la promesa eterna de dejar el vicio, hipertensos que "perdieron" sus controles, artrósicos, bronquíticos y cardiópatas.
Al terminar las consultas se dirige a almorzar a su casa y después de haber compartido con su familia vuelve al consultorio. Comienza la tarde con una reunión de sector en la que se discute la posibilidad de citar más temprano a los pacientes para cirugía menor. El doctor cree que es una buena idea y que se llegará rapidamente a buen puerto. Extrañamente la reunión, que debería durar 15 minutos, se alarga a más de media hora. Varios funcionarios se oponen a la idea, alegan que tendrán menos tiempo para almorzar. No se logra un consenso, así que la decisión se posterga para la semana siguiente.
Son las 5 de la tarde y el doctor se dispone ir a un curso de insuficiencia cardíaca. Quien diserta es un especialista en el tema y habla sobre la necesidad del cumplimiento de las guías clínicas. La exposición es muy parcializada siendo todo blanco o negro, lo cual termina irritándolo bastante. Él sabe muy bien lo que dice la evidencia, pero conoce lo difícil que aplicar este conocimiento en la comunidad.

Si quieren seguirle la pista al autor hace poco lanzó la novela Tubab. En el siguiente link se encuentra una entrevista que le realizó Cristián Warnken en que hablan sobre el libro y algo más.

Pregunta:
Si un joven inteligente y razonable está buscando hacer la mayor contribución posible a la sociedad, ¿es mejor qué él o ella realice un pequeño impacto en algo grande (como la política federal) o tome un problema pequeño y gaste toda su vida tratando de solucionarlo (como curar una enfermedad o mejorar la educación de un país o, incluso, de una ciudad? - Matt
Respuesta:
No existe una respuesta teórica obvia, pero te instaría a partir en pequeño por tres razones. Primero, tu idea de "pequeño" parece ser curar una enfermedad o mejorar las escuelas de la ciudad. La mayoría de nosotros pensaría que esto es algo grande, por lo que cualquier cosa que mantenga tus pies en la tierra funciona para mí.
Las otras dos razones son más universales. Una es la idea del altruismo impuro. La mayoría de nosotros hace cosas buenas, pero sólo unos pocos lo hacen sin querer realizar onderos y calculados proyectos que busquen mejorar las utilidades de la humanidad. Esto lo hacemos ya que nos hace sentir mejor y nos da la oportunidad de conversar sobre algo interesante en una cita con una chica bonita. Mi conjetura es que un proyecto modesto tendría un progreso más tangible, que nos haría sentir mejor y nos animaría a seguir adelante. Si, por el contrario, esperas conseguir algo muy grande tu altruismo puede terminar apagándose muy rápido.
Finalmente, los proyectos más pequeños son fáciles de evaluar. Esto es muy importante; ya que si tú no mides lo que haces, puedes estar haciendo lo equivocado sin darte cuenta. Sería genial si dedicaras una vida devota a mejorar la política federal, pero sin una evaluación de impacto apropiada, podrías fácilmente gastar tu vida empeorándola. Mucha gente lo hace, creéme, vivo en Washington D.C. - El economista camuflado
Traduttore, traditore


 En el fondo la investigación revela que existe una gran distancia entre los pobladores de campamentos y el resto de la sociedad, incluso cuando nos referimos a un servicio básico como es el acceso a la salud. Tal como dicen los autores "... se mostró una tendencia a la exclusión, dado en particular por el hecho de ser allegados, vivir en campamentos, no tener recursos económicos y sentir que su carencia limita la incorporación a redes sociales de protección".
En el fondo la investigación revela que existe una gran distancia entre los pobladores de campamentos y el resto de la sociedad, incluso cuando nos referimos a un servicio básico como es el acceso a la salud. Tal como dicen los autores "... se mostró una tendencia a la exclusión, dado en particular por el hecho de ser allegados, vivir en campamentos, no tener recursos económicos y sentir que su carencia limita la incorporación a redes sociales de protección".



 Qué es lo que pasa en tercer año que lleva a tal disminución de la empatía. Los investigadores plantean que esta erosión puede ser atribuída a múltiples factores. A nivel académico destacan la falta de modelos de rol, la gran cantidad de materia por aprender en poco tiempo, ambientes formativos intimidantes, experiencias educativas negativas, deprivación parcial de sueño, el miedo al error, etc. Existen también factores ambientales que influirían tales como la práctica de una medicina clínica orientada hacia lo científico, una excesiva importancia de la tecnología en el diagnóstico, la existencia de pacientes excesivamente demandantes y litigiosos, la burocracia, etc.
Qué es lo que pasa en tercer año que lleva a tal disminución de la empatía. Los investigadores plantean que esta erosión puede ser atribuída a múltiples factores. A nivel académico destacan la falta de modelos de rol, la gran cantidad de materia por aprender en poco tiempo, ambientes formativos intimidantes, experiencias educativas negativas, deprivación parcial de sueño, el miedo al error, etc. Existen también factores ambientales que influirían tales como la práctica de una medicina clínica orientada hacia lo científico, una excesiva importancia de la tecnología en el diagnóstico, la existencia de pacientes excesivamente demandantes y litigiosos, la burocracia, etc.
Libro IV del Diálogo Las Leyes de Platón
Ateniense:Los enfermos de las ciudades son libres o esclavos: ¿y no has observado que los esclavos se dejan curar ordinariamente por otros esclavos, que van de un punto a otro por la ciudad, o que reciben los enfermos en la oficina de sus maestros? El médico de esta clase no entra en pormenores con el enfermo a propósito de su mal, ni sufre que él razone sobre el mismo; y después de haberle prescrito, a modo de verdadero tirano y dándose aire de hombre entendido, los remedios que la rutina le sugiere, le abandona bruscamente para ir a visitar otro enfermo, descargando así a su maestro de una parte de los cuidados de su profesión. Por el contrario, el verdadero médico sólo visita y cuida de los enfermos que son de condición libre como él: se informa de ellos mismos o de sus amigos acerca del origen y del progreso del mal, y después de haber obtenido todas las aclaraciones convenientes, instruye al enfermo hasta donde le es posible, no prescribiéndole remedios sino después de haberle decidido con buenas razones a tomarlos: y procura volverle poco a poco la salud. dulcificando su espíritu y disponiéndole para todo por medio de la persuasión. ¿Cuál es a tu parecer, el mejor de estos dos médicos? Y lo mismo digo de losmaestros de gimnasia. ¿cuál es el mejor? ¿El que emplea dos medios para llegar a su objeto, o el que emplea uno solo. que es además el peor y el más duro?
Libro IX del Diálogo Las Leyes de Platón
Ateniense: Debis figuraros que si alguno de estos médicos, que ejercen la profesión sin principios y sin tener otra guía que la experiencia, viese al verdadero médico conversar con su enfermo, que es de condición libre como él, razonar casi como un filósofo, remontarse hasta el origen del mal y hasta los principios generales relativos a la constitución del cuerpo humano, es seguro que no se contendría y se echaría a reir a carcajadas, diciendo las mismas cosas que en tales ocasiones dicen los más de los que se llaman médicos. "Insensato, diría, eso no es curar al enfermo, y sí darle lesiones, como si se tratase de hacerle médico y no de procurarle la salud."


